Modelo Creighton
¿Qué es el CrMS?[editar | editar código]
El Modelo Creighton (CrMS) es un sistema de reconocimiento y cuidado de la fertilidad. CrMS es una modificación estandarizada del método de ovulación Billings.
Es el primer paso imprescindible para la aplicación de la Naprotecnología.
Consiste en la observación y el registro gráfico estandarizado de marcadores biológicos (ciclo menstrual) que son esenciales para la salud y la fertilidad de la mujer.
Moco Cervical[editar | editar código]
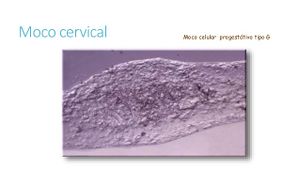
El moco cervical es un fluido viscoso producido por las células secretoras de las criptas cervicales del cérvix uterino, que tiene, como papel fundamental en el transporte y capacitación de los espermatozoides a través del aparato genital femenino.
Según varios autores entre ellos Parrilla, señalan que el moco cervical sufre modificaciones que le hacen tener características biofísicas y bioquímicas distintas a lo largo del ciclo, explica Elstein en 1978, convirtiéndose en un elemento importante para la identificación de la ovulación, tanto en la práctica clínica como a través de la auto evaluación de la mujer sobre el moco del introito vaginal, en los denominados Métodos de Planificación Familiar Natural[1][2]
Tipos de Moco Cervical[editar | editar código]
La primera vez que se mencionó el moco cervical en la literatura fue a mediados del siglo XIX.
En 1930 se asoció a la ovulación el momento del ciclo donde se producía moco abundante.
En 1948 se descubrió que el moco formaba bellos cristales si se dejaba secar en un portaobjetos de microscopio sin teñir la muestra.
En 1966, el Profesor Erik Odeblad (Doctor en Medicina, Profesor de Medicina Biofísica de la Universidad de Umea) describió por primera vez dos tipos de CM: Estrogénico (E) el primero y Gestagénico (G) el segundo. Posteriormente, y avanzando en sus investigaciones, Odeblad en 1977 demostró que el Tipo E tenía dos componentes S (sperm conducting) y L (locking in low-quality spermatozoa).
en 1992, Odeblad describió un tipo de moco adicional, presente en menor cantidad, llamado P (peak) porque tiene su máxima secreción en el día pico. Pronto dividió el moco P en 2 subtipos: P6 y P2.
Moco estrogénico[editar | editar código]
Se le denomina estrogénico porque su secreción depende de los estrógenos. Se distinguen 3 tipos: Moco L, Moco S y Moco P.
Moco L[editar | editar código]

El profesor E. Odeblad observó por primera vez que el tipo L tenía una morfología muy similar a un bello helecho, con cristales que formaban un eje central, del cual las ramas largas salían en ángulo recto con el mismo.
El moco L, se secreta desde varios días antes de la ovulación, hasta la misma.
Tiene la función de filtrado/selección de los espermatozoides. Constituye una selección natural muy precisa, ya que el diámetro del poro dificulta el avance espermático, aunque no lo impide completamente, de forma que sólo los mejores puedan pasar.
Moco S[editar | editar código]

El moco S (string-cuerda) cristaliza en delgadas hileras paralelas de cristales, que permiten el paso de los espermatozoides hacia la cavidad uterina.
Se secreta alrededor de la ovulación, desde dos o tres días antes de la ovulación, hasta un día después de la misma. Constituye las grandes autopistas por donde los espermatozoides pueden nadar, una vez que han sido debidamente filtrados por el tipo L Se considera el responsable de facilitar el transporte espermático desde el depósito vaginal.
Moco P[editar | editar código]

El moco de tipo P (peak) presenta una morfología cristalina constituida por un eje central y ramas que forman ángulos de 60o con este eje. Aparece al microscopio como cúmulos en forma de estrellas de más o menos puntas antes de la ovulación.
Es llamado P porque tiene su máxima secreción en el día pico. Su función es la filtración y suministro final de azúcar.
Se han identificado 2 subtipos:
- Moco P6 De simetría hexagonal, con bonitos cristales similares a estrellas Se produce muy próximo a la ovulación. Contribuye a la selección y ascenso espermático.
- Moco P2 Forma cristal con simetría de orden 2 Se secreta pocos días antes de la ovulación. Parece transportar enzimas mucolíticos que se producen en las glándulas del istmo con secreción.
Moco G o Gestagénico[editar | editar código]
Se produce como consecuencia de los estímulos hormonales debidos a la progesterona. El moco de tipo G, está presente en las fases de infertilidad: en la fase postovulatoria del ciclo y ya aparece en la primera fase, infértil, preovulatoria, en menor cantidad.
Se encuentra formando una malla muy tupida, que dificulta extraordinariamente la entrada o el avance de los espermatozoides.
CrMS se basa en la observación estandarizada y el trazado de marcadores biológicos que son esenciales para la salud y la fertilidad de la mujer.
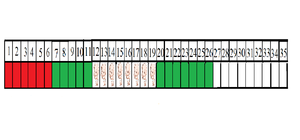
El ciclo menstrual empieza el primer día del flujo menstrual y termina el día anterior al inicio de la siguiente menstruación.
- El flujo menstrual (en rojo) generalmente dura de tres a siete días. Es usual que en los primeros días de menstruación el flujo sea más abundante que en los últimos.
- Después de que cesa el flujo menstrual, la mujer generalmente observa la ausencia de flujo o la sensación de sequedad (en verde). Esto es uno de los marcadores biológicos del CrMS.
- Tras estos días secos, generalmente comienza la secreción de un moco cervical que va ganando en elasticidad y transparencia hasta el día de la ovulación. (Bebés blancos).
- Después del día de la ovulación hay un cambio drástico en la naturaleza del flujo, la mujer percibe una sensación de sequedad otra vez. (en verde).
Todas las observaciones de patrones de flujo o ausencia del mismo son los marcadores biológicos externos. No hay exámenes internos en el CrMS. El Modelo Creighton está basado en marcadores biológicos que incluyen:
- El moco cervical.
- La ausencia de sangrado.
- Presencia de varios tipos de sangrado.
- La longitud de las fases pre y post ovulatoria.
Aplicaciones del CrMS[editar | editar código]
1. Sistema de Planificación Familiar[editar | editar código]
Con CrMS, la pareja puede identificar perfectamente los días fértiles e infértiles, del ciclo, lo que facilita el conocimiento necesario para que la pareja decida si quiere procurar el embarazo o evitarlo.
2. Mantenimiento de la Salud Ginecológica y Reproductiva de la mujer[editar | editar código]
Los diferentes biomarcadores de CrMS permiten detectar anormalidades en la salud ginecológica y reproductiva de una mujer durante toda su etapa reproductiva.
3. Infertilidad[editar | editar código]
Ante un caso de infertilidad/esterilidad, el Modelo Creighton actúa como herramienta diagnóstica que guiará todo el proceso tanto diagnóstico como terapéutico de la Naprotecnología.
Principales Ventajas del CrMS[editar | editar código]
- Es profesional.
- Es Personalizado.
- Es Médicamente seguro.
- Es Fácil de aprender.
- Es de bajo costo.
- Es altamente confiable.
- Es natural y cooperativo.
- Coopera con el proceso de fertilidad natural de la pareja. Es un método compartido de regulación de la fertilidad.
- Es respetuoso de la dignidad de la mujer y la integridad del matrimonio.
- Es sumamente versátil, puede emplearse en cualquier etapa de la vida reproductiva de la mujer.
- Identifica con precisión los días de fertilidad e infertilidad reales.
- Es una valiosa ayuda para aquellas parejas que tienen dificultades para lograr el embarazo.
- Es esencial para evaluar y mantener la salud de la mujer
Otras voces[editar | editar código]
Referencias[editar | editar código]
- ↑ Mayo clinic (6 de enero de 2018). «Método del ritmo para la planificación familiar natural». Mayo Foundation for Medical Education and Research. Consultado el 23 de junio de 2020.
- ↑ Billings, Evelyn; Westmore, Ann (1980). El Método Billings. Palabra.
- ↑ 3,0 3,1 3,2 Fernández, Yolanda. Efectos secundarios de las técnicas de reproducción asistida La naprotecnología como alternativa. UCAM online University.