Determinantes sociales de la salud
Introducción[editar | editar código]
Los Determinantes Sociales de la Salud (DSS) son las condiciones sociales, en las que las personas, crecen, viven, trabajan y envejecen que tienen influencias sobre el proceso de salud y enfermedad. Las características sociales dentro de las cuales la vida transcurre[1].
La OMS define a los determinantes de la salud en el siglo XXI como “La gama de factores personales, sociales, económicos y del medio ambiente que determinan la situación de salud de las personas o la población,”[2] y plantea que estos son múltiples e interactivos.
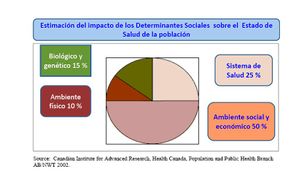
Estudios demográficos importantes demuestran que en determinados países la mejora en la morbi - mortalidad de enfermedades se debía fundamentalmente a las condiciones de vida mejoradas por el saneamiento e infraestructura. Tarlov (1996)[1], es uno de los primeros en emplear la expresión determinantes de la salud aunque anteriormente ya sea había relacionado la salud con condiciones de vida.
La conservación de la salud, consiste no solamente en cuidar al enfermo, sino evitar que adquiera la enfermedad. La promoción de la salud es la herramienta propuesta como tarea de todos por las conferencias mundiales de la OMS/OPS sobre DSS. Se han ido estudiando diversos factores sociales que influyen en la salud de los miembros de esa sociedad.
"La ausencia de respuestas a estos factores, acarrea el aumento de las enfermedades y por ende multiplica el gasto público. La importancia de la prevención debería ser considerada por los gestores sanitarios, para valorar la importancia de los factores que deterioran la salud de la población. Las “tendencias modernas” seleccionan y centran la mirada en la promoción de algunas patologías, como la anorexia, las adicciones, las enfermedades nerviosas, desconociendo otros factores sumamente importantes, como son el sueño, la nutrición acorde a las necesidades del ciclo vital, la higiene y el auto cuidado. Aspectos que deberían formar parte de una nueva cultura educativa de los sistemas de salud.
Se debería crear conciencia de que los seres humanos son integrantes de la biosfera y desempeñan un papel importante en la protección del prójimo y de otras formas de vida, -por ejemplos: los animales-, luchando contra todo tipo de sufrimiento y considerando que la identidad de las personas comprende dimensiones biológicas, culturales, psicosociales y espirituales"[3].
Historia: Salud Pública, Higiene, Atención Primaria de Salud[editar | editar código]
A fines del siglo XVIII y en el siglo XIX[4], ocurrieron una serie de acontecimientos que influyeron para que los estados modernos comprendieran la importancia de estos factores en la salud de la población, naciendo también, como resultado del estudio de estos acontecimientos, la disciplina científica de la Salud Pública.
Los acontecimientos más trascendentes fueron:
- Los trabajos de un Médico brillante y de reconocido prestigio por toda Europa, donde se desempeñó tanto como médico asistencial, como profesor de las Escuelas de Medicina, fue Johann Peter Frank, quién escribió a inicios del siglo XIX, un tratado de 6 tomos: Un sistema completo de Policía Médica, donde exponía el papel que deberían cumplir los estados para contribuir a la salud de sus poblaciones. Él consideró que la miseria era la madre de las enfermedades, con lo que fue uno de los primeros en la era moderna que consideró los aspectos económicos y sociales, como importantes para la salud de la población, por todo lo cual es considerado además, uno de los primeros médicos que contribuyó con el nacimiento de la Salud Pública.
- Estos acontecimientos ocurrieron en plena Revolución Industrial en Europa y en Norte América, así por ejemplo en 1.830 en Londres, había un desarrollo masivo de fábricas, que producían gran polución ambiental, donde existía una gran explotación de los obreros, a los que les pagaban salarios paupérrimos, los hacían trabajar un promedio de más de 12 horas diarias. Por estas condiciones laborales los obreros y sus familias vivían en condiciones muy desfavorables, en viviendas tugurizadas, con gran hacinamiento, sin agua potable y desagüe, lo que favorecía que fueran víctimas de las enfermedades infecciosas como el Cólera, la Malaria, la Tuberculosis, esta última llegaba a producir 4.000 muertes anuales por cada millón de habitantes en Inglaterra y Gales; en Philadelfia la Fiebre Tifoidea tenía una incidencia de 800 casos por 100,000 habitantes
Ante esta situación, los empresarios reclamaron al gobierno, porque los obreros se mostraban débiles, por la desnutrición y las enfermedades, y además se morían a un promedio de 22 años de edad, teniendo que contratar niños. Como consecuencia de esta situación, se nombró una comisión para que estudiara este problema, siendo el abogado Edwin Chadwick, quien tenía una gran sensibilidad social, el encargado de realizarla, llegando a la conclusión y al mismo tiempo recomendación de que: "Mientras los habitantes de los lugares abandonados y sucios de las ciudades sean incapaces de valerse por si mismos y obtener viviendas saludables con aire y luz suficientes, con abastecimientos de agua potable y desagüe, su salud y fuerza física se verán perjudicadas y sus vidas acortadas por las influencias negativas del medioambiente exterior" (Inglaterra 1842).
- En esa misma época en Alemania, el destacado médico Rudolf Virchow también señalaba que los obreros necesitaban mejores condiciones de vida y que esto era responsabilidad de los gobiernos, por lo que concluyó: Los Médicos son los abogados naturales de los pobres y los problemas sociales caen en su mayor parte bajo su jurisdicción. La Medicina es una ciencia social y la Política no es otra cosa que la medicina en gran escala.
- En Norteamérica también había una reacción en ese sentido, tan es así que en Boston, Massachussets, una comisión dirigida por un estadístico y maestro, Lemuel Shattuck en 1850, llamó la atención sobre las pésimas condiciones sanitarias de la ciudad y recomendaba mejores condiciones de vida, saneamiento ambiental, el control de las enfermedades infecciosas, mejores escuelas de medicina y enfermería, donde se debería hacer énfasis en la enseñanza de la higiene y de la medicina preventiva y la creación de Juntas locales y estatales de Sanidad y de Inspectores de Policía Sanitaria.
Como consecuencia de estos y otros informes y recomendaciones, los gobiernos de los países de Europa y América del Norte, comprendieron la importancia de los factores sociales y económicos para que la población gozara de buenas condiciones de vida y laborales, y así gozar de buena salud y poder contribuir con su trabajo no sólo en su desarrollo personal, sino de toda la población. Por estas razones establecieron por primera vez servicios de salud pública, que en aquella época recibieron la denominación de Sanidad e Higiene Pública cuya finalidad era exclusivamente la protección de la salud de la población, mediante acciones de gobierno dirigidas al medio ambiente y a la colectividad. Se había comprendido también la importancia del factor político como determinante de la salud de la población.
Esto dio como resultado que paulatinamente mejorara la salud de la población, disminuyendo notablemente las enfermedades infecciosas que las agobiaba, tan es así que para 1940 la Tuberculosis y la Fiebre Tifoidea, casos de los ejemplos señalado anteriormente, tenían ya baja morbilidad y mortalidad, a pesar de que no se habían descubierto todavía los antibióticos y quimioterápicos.
Había nacido también la Salud Pública como disciplina científica cuya finalidad era orientar las acciones de salud, para atender a la población. En 1920 C. E. Winslow en Estados Unidos, redactó la primera definición de Salud Pública: "La salud pública es la ciencia y el arte de impedir las enfermedades, prolongar la vida, fomentar la salud y la eficiencia física y mental, mediante el esfuerzo organizado de la comunidad para: el saneamiento del medio, el control de las enfermedades transmisibles, la educación sanitaria y la organización de los servicios médicos y de enfermería. Así como el desarrollo de mecanismos sociales que aseguren al individuo y a la comunidad un nivel de vida adecuado para la conservación de su salud".
Posteriormente Henry Sigerist en 1948 sostuvo que la salud se promueve proporcionando condiciones de vida decentes, buenas condiciones de trabajo, educación, cultura física y formas de esparcimiento y descanso y llamó Promoción de la Salud a la tarea de lograr el acceso de la población a ella.
En 1978 se produjo la Declaración de Alma Ata[5], donde se promovía la participación de la comunidad en la planificación y aplicación de su atención en salud, naciendo el concepto de Atención Primaria de Salud, como estrategia tendiente a buscar la salud para todos en el año 2000, adoptándose la prevención y la promoción de la salud como acciones primordiales.
Las Conferencias Internacionales para la Promoción de la Salud[editar | editar código]
La Primera Conferencia Internacional para la Promoción de la Salud, celebrada en Otawa en 1986, elaboró Carta de Otawa para la Promoción de la Salud (1986)[6] que tiene como objetivo la consecución de la "Salud para todos en el año 2000".
En ella se declara que las condiciones y requisitos para la salud son: la paz, la educación, la vivienda, la alimentación, la renta, un ecosistema estable, recursos sostenibles, justicia social y equidad.
Las cinco estrategias de la Carta de Ottawa son esenciales para el éxito:
- construir una política pública saludable,
- crear entornos que apoyen la salud,
- fortalecer la acción comunitaria,
- desarrollar habilidades personales,
- reorientar los servicios de salud[7].
La segunda Conferencia se celebró en Australia y termino con la Declaración de Adelaida (1988)[8], en la que se hace hincapié en la necesidad de establecer políticas públicas favorables a la salud y se pone de relieve la necesidad de evaluar las repercusiones de las decisiones políticas en la salud, señalando que “los gobiernos y todas las otras entidades que ejercen el control sobre los recursos son responsables ante su gente de las consecuencias para la salud de sus políticas, o de la ausencia de políticas”[9].
Años más tarde, la Conferencia de Sundswall (1991)[10] - Tercera Conferencia- permitió identificar numerosos ejemplos y planteamientos para crear ambientes favorables a la salud que pudieran ser utilizados por los responsables políticos, los encargados de las decisiones y los activistas comunitarios en los sectores de la salud y el medio ambiente. La finalidad era que, “el ambiente –el ambiente físico, el ambiente socioeconómico y el ambiente político- apoye a la salud en lugar de dañarla.”[9]
La 4ª Conferencia Internacional sobre la Promoción de la Salud – Nuevos actores para una nueva era: Guiando la promoción de la salud hacia el siglo XXI- (Yakarta 1997), se celebra en un momento crítico para la formulación de estrategias internacionales de salud. Han pasado 10 años desde que se celebró la Primera Conferencia Internacional sobre la Promoción de la Salud en Ottawa. En varias conferencias y reuniones internacionales subsiguientes se han aclarado la importancia y el significado de las estrategias clave de promoción de la salud, incluso de las referentes a una política pública saludable (Adelaide, 1988) y a un ambiente favorable a la salud (Sundsvall, 1991).
La 4ª Conferencia Internacional sobre la Promoción de la Salud, es la primera en celebrarse en un país en desarrollo y en dar participación al sector privado en el apoyo a la promoción de la salud. Ofrece una oportunidad de reflexionar sobre lo aprendido con respecto a la promoción de la salud, reconsiderar los factores determinantes de la salud y señalar los derroteros y estrategias necesarios para resolver las dificultades de la promoción de la salud en el siglo XXI[7]. Al final se redactará la Declaración de Yakarta[11]
Ahora hay una evidencia de que:
- Los enfoques globales para el desarrollo de la salud son los más efectivos. Los que usan combinaciones de las cinco estrategias (Otawa 1986) son más efectivos que los enfoques de vía única.
- Ciertos lugares (escenarios) ofrecen oportunidades prácticas para la implementación de extensas estrategias. Estos incluyen, megaciudades, islas, ciudades, municipios y comunidades locales, sus mercados, escuelas, sitios de trabajo e instalaciones de cuidados de salud.
- La participación es esencial para mantener los esfuerzos. La gente debe estar en el centro de las acciones de promoción de la salud y los procesos de toma de decisión para hacerlas efectivas.
- Aprender acerca de la salud fomenta la participación. El acceso a la información y educación es esencial para lograr la participación efectiva y el empoderamiento de las personas y la comunidad[7].
Estas estrategias son elementos nucleares de la promoción de la salud y son relevantes para todos los países.
Posteriormente, la Declaración de México (2000)[12] recogió las conclusiones de la Quinta Conferencia y estableció un compromiso para posicionar a la promoción de la salud como una estrategia fundamental en la agenda política y de desarrollo de los países.
La Sexta Conferencia tuvo lugar en Tailandia que emana la Carta de Bangkok en 2005[13], donde se establecen las medidas, compromisos y promesas necesarias para abordar los factores determinantes de la salud en un mundo globalizado. Así mismo, la Carta de Bangkok insta a todas las partes interesadas a unirse en una alianza mundial de promoción de la salud, que impulse compromisos y medidas a nivel mundial y local[9].
La Organización Mundial de la Salud estableció en 2005 la Comisión sobre Determinantes Sociales de la Salud, para que ofreciera asesoramiento respecto a la manera de mitigarlas. En el informe final de la Comisión, publicado en agosto de 2008, se proponen tres recomendaciones generales[14]:
- Mejorar las condiciones de vida cotidianas
- Luchar contra la distribución desigual del poder, el dinero y los recursos
- Medición y análisis del problema
La Séptima Conferencia Mundial de Promoción de la Salud, tuvo lugar en Nairobi (Kenia) en 2009 y es la única celebrada hasta el momento en un país africano. Uno de sus resultados fundamentales fue el Llamamiento de Nairobi[15], que “define las estrategias clave y los compromisos que deben cumplirse urgentemente para subsanar las deficiencias en la ejecución en la esfera de la salud y el desarrollo, haciendo uso de la promoción de la salud para lograrlo”. El llamamiento establece más de 70 acciones encaminadas a subsanar las deficiencias en la promoción de la salud[9].
La Octava Conferencia Mundial de Promoción de la Salud se celebró en Finlandia del 10 al 14 de junio de 2013 recientemente en Helsinki, se ha centrado en el enfoque Salud en Todas las Políticas (STP). Teniendo en cuenta que la salud viene determinada en gran medida por factores externos al ámbito sanitario, la Declaración de Helsinki[16] manifiesta que una política sanitaria eficaz debe atender a todos los ámbitos políticos, especialmente las políticas sociales, las fiscales, aquellas relacionadas con el medio ambiente, con la educación y la investigación.
Del 21 al 24 de noviembre 2016 se celebró en la ciudad de Shanghai la Novena Conferencia Mundial de Promoción de la Salud, bajo el título “Promover la salud en los Objetivos de Desarrollo Sostenible” y el eslogan “Salud para todos y todos para la Salud”. Organizada conjuntamente por la OMS y el Gobierno Chino, la conferencia ha unido el 30 aniversario de la Carta de Otawa, y el primer aniversario de la aplicación de los Objetivos de Desarrollo Sostenible de la Agenda 2030[17].
Modelos de estudio de los Determinantes sociales[editar | editar código]
Se han desarrollado diversos modelos con el fin de tener en cuenta y organizar los diversos factores que influyen en la salud de los integrantes de una sociedad.
Modelo de Lalonde y Laframboise (1974):[editar | editar código]
Marc Lalonde, ministro de Sanidad de Canadá, puso de manifiesto que los factores que influyen en la salud son diversos, agrupándolos en cuatro grandes dimensiones denominadas "campos de la salud"[18]:
1. La biología humana: este componente comprende todos los hechos y su manifestación, relacionados con la salud física y mental. Incluyendo las enfermedades infecciosas nuevas y emergentes, el aumento de las enfermedades crónicas y el incremento demográfico de personas añosas, como también los cambios sociales y biológicos, entre ellos encontramos, los hábitos sedentarios, la discriminación de género, resistencia a los antibióticos, el abuso de drogas, y la violencia civil y doméstica que amenazan la buena salud.
2. El ambiente: incluye los factores externos al cuerpo humano, ajenos al control de las personas como son la pureza de los alimentos, los cosméticos, ruidos ambientales, tecnología de la comunicación, comercio internacional del tabaco, eliminación de los deshechos y aguas servidas - saneamiento ambiental- y contaminación del aire.
3. Los estilos de vida: representan la autonomía del individuo con respecto a su salud. La libertad de tomar decisiones influye en los hábitos personales de los individuos, sobre todo cuando son perjudiciales y conducen a riesgos para la propia salud.
4. Organización de los sistemas de salud: consiste en la cantidad, calidad, orden y relaciones entre las personas y los recursos prestados. Considerando la posibilidad de acceder a la atención de médicos, enfermeras, hospitales, hogares de ancianos y otros, con una mirada centrada en la equidad.
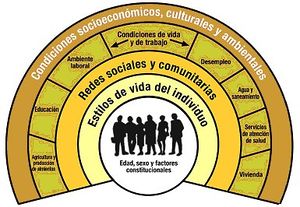
Modelo de Dahlgren y Whitehead (1991)[editar | editar código]
Actualmente el modelo más utilizado de determinantes es el de Dahlgren y Whitehead[19], que desarrolla más los factores o determinantes sociales del modelo anterior.
En este modelo los niveles de salud individual y poblacional estarían definidos por:
- Las condiciones económicas, culturales y del medio ambiente.
- Las condiciones de vida y de trabajo.
- La influencia social y de la comunidad.
- Factores de estilos de vida individuales.
- Factores individuales, como el sexo, edad y factores hereditarios.
Las personas se encuentran en el centro del diagrama. A nivel individual, la edad, el sexo y los factores genéticos condicionan su potencial de salud. La siguiente capa representa los comportamientos personales y los hábitos de vida. Las personas desfavorecidas tienden a presentar una prevalencia mayor de conductas de riesgo (como fumar, por ejemplo) y también tienen mayores barreras económicas para elegir un modo de vida más sano.
Más afuera se representan las influencias sociales y de la comunidad. Las interacciones sociales y presiones de los pares influyen sobre los comportamientos personales en la capa anterior. Las personas que se encuentran en el extremo inferior de la escala social tienen menos redes y sistemas de apoyo a su disposición, lo que se ve agravado por las condiciones de deprivación de las comunidades que viven por lo general con menos servicios sociales y de apoyo. En el nivel siguiente, se encuentran los factores relacionados con las condiciones de vida y de trabajo, acceso a alimentos y servicios esenciales. Aquí, las malas condiciones de vivienda, la exposición a condiciones de trabajo más riesgosas y el acceso limitado a los servicios crean riesgos diferenciales para quienes se encuentran en una situación socialmente desfavorecida.
Las condiciones económicas, culturales y ambientales prevalentes en la sociedad abarcan en su totalidad los demás niveles. Estas condiciones, como la situación económica y las relaciones de producción del país, se vinculan con cada una de las demás capas. El nivel de vida que se logra en una sociedad, por ejemplo, puede influir en la elección de una persona a la vivienda, trabajo y a sus interacciones sociales, así como también en sus hábitos de comida y bebida. De manera análoga, las creencias culturales acerca del lugar que ocupan las mujeres en la sociedad o las actitudes generalizadas con respecto a las comunidades étnicas minoritarias influyen también sobre su nivel de vida y posición socioeconómica[20].
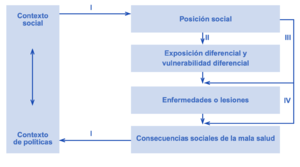
Modelo de Diderichsen[editar | editar código]
Este modelo recalca que la manera en que las sociedades se organizan crea una gradiente de estratificación social y asigna a las personas distintas posiciones sociales. La posición social de las personas determina sus oportunidades de salud.
En la Figura se muestran los mecanismos y procesos que asignan posiciones sociales a las personas. El primero (I) se refiere a la manera en que la sociedad genera y distribuye el poder y la riqueza, por ejemplo, las políticas económicas y laborales, el tipo de sistema educativo, las normas en torno al género y el tipo de organización del Estado.
La estratificación social que este mecanismo genera, define a su vez una exposición diferencial de los distintos grupos de individuos a condiciones más o menos perjudiciales para la salud (II); esta situación de diferencial exposición en el curso de la vida de las sociedades modela distintas vulnerabilidades en la población o vulnerabilidad diferencial en ella y entre ellas (III). La diferencial exposición y vulnerabilidad en la población se acumula en el curso de la vida y la vez establece mecanismos de selección; esto es muy relevante desde una perspectiva histórica, así como de un análisis desde la perspectiva de “life course”.
Este modelo propone que también las consecuencias sociales son diferenciales (IV) y los mecanismos como se interviene sobre contener o aliviar estas diferenciales consecuencias, son relevantes desde una perspectiva de equidad en salud. Las consecuencias sociales se refieren a la repercusión diferente que un cierto evento de salud puede tener en una persona o grupo debido a sus distintas circunstancias y posición social[20].
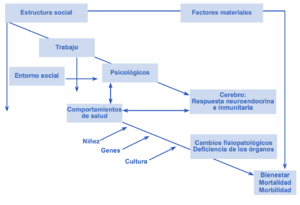
Modelo de Brunner, Marmot y Wilkinson[editar | editar código]
Este modelo se concibió originalmente con el fin de relacionar la perspectiva clínica (curativa) con la de salud pública (preventiva). Posteriormente, se aplicó al proceso social que subyace a las inequidades de salud como un modelo de los factores sociales que causan la mala salud y contribuyen a generar inequidades sanitarias.
El modelo forma parte del informe elaborado por Acheson en el Reino Unido, presentado explícitamente a fin de ilustrar cómo las inequidades de salud condicionadas por determinantes sociales, son el resultado de la exposición diferencial al riesgo (ambiental, psicológico y conductual) a lo largo de toda la vida de los individuos. El modelo vincula la estructura social con la salud y la enfermedad a través de vías materiales, psicosociales y conductuales. Los factores genéticos, de la niñez y culturales constituyen importantes influencias adicionales para la salud de la población[20].
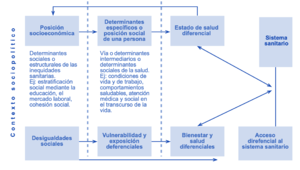
Síntesis: Modelo propuesto por el Equipo de Equidad de la OMS[editar | editar código]
La construcción de un modelo integral[21] de los determinantes sociales de la salud debe tratar de lograr:
a) aclarar los mecanismos por los cuales los determinantes sociales generan inequidades de salud.
b) indicar cómo los determinantes se relacionan entre sí.
c) proporcionar un marco para evaluar cuáles son los DSS que es más importante abordar.
d) proyectar niveles específicos de intervención y puntos de acceso de implementación de políticas para la acción en torno a los DSS.
El esquema propuesto es la primera etapa de tal modelo sintético (Figura). Un elemento distintivo de este modelo es la incorporación explícita del sistema sanitario. De hecho, las inequidades socioeconómicas en torno a la salud pueden explicarse en parte por el efecto de “retroalimentación” desde la salud sobre la posición socioeconómica; por ejemplo, cuando alguien experimenta una disminución en sus ingresos a raíz de una discapacidad ocasionada por el trabajo o un gasto excesivo por el acceso al sistema. Es así como las personas que tienen mala salud ascienden en la escala social con menor frecuencia y, en general, descienden en la escala social más que las personas sanas.
Esto implica que el sistema sanitario puede considerarse como un determinante social de la salud en sí mismo, que interacciona y puede modificar el efecto de los otros. En este sentido, el sistema de salud tiene la responsabilidad de desempeñar una función activa para reducir las inequidades, no sólo a través del acceso equitativo a los servicios de atención (servicios personales), sino también en la planificación y ejecución de los programas de salud pública (servicios no personales). Ello incluye una adecuada gerencia de la intersectorialidad, para mejorar la salud de las comunidades desfavorecidas y la construcción de políticas intersectoriales en salud desde los otros sectores[22][20]
Conclusiones éticas[editar | editar código]
La premisa es que no se puede mirar la salud de las personas separadamente de sus condiciones de vida y en general de aquellas condiciones sociales que esbozan los caminos para una sociedad autoorganizada.
Se debe tener una concepción holística de la salud, con una mirada centrada en la equidad, y en espacios de autonomía que beneficien la libre asociación de los individuos encaminados a mejorar sus condiciones de vida, subyace al objetivo de la Carta de Ottawa y a su lema “Salud para todos”[3]. Una herramienta clave para este estudio bioético es la aplicación del Principio de Justicia de la Bioética Principialista, o atender al desarrollo de la Dignidad de todo ciudadanos desde la Bioética personalista.
Desde estas herramientas se hace conveniente concretar, en cada situación, los conceptos de equidad en salud y determinantes sociales, identificar los mecanismos de producción de inequidades en salud y promover una base coherente para políticas y programas tendientes a disminuir estas inequidades a través de la acción sobre los determinantes sociales de la salud.
Este enfoque incluye las intervenciones sobre el sistema de salud, el cual constituye en sí mismo un determinante de salud. El elemento clave del marco que se presenta es la distinción entre determinantes estructurales e intermediarios, los cuales afectan de distinta manera las brechas en salud y los indicadores promedio de nivel de salud de una población.
Se propone que, para tener una repercusión real sobre las inequidades en salud, se debe intervenir sobre los determinantes sociales estructurales. Tales medidas exigen procesos profundos e históricos de cambio social, y sólo producen resultados a largo plazo. Eso implica un consenso social institucional y compromisos de la sociedad en su conjunto con las generaciones futuras del país[20].
La necesidad de llevar un cambio de mentalidad, dando paso a un concepto de salud, mucho más amplio, más flexible y ecológico que lleve a las personas (individual y colectivo) a una innovación fundamental, incluyendo la reforma educativa orientada a nuevas formas de diálogos, es el rol protagónico que deben ir encauzando los profesionales de la salud desde la bioética.
Para lograr este compromiso en la población, es necesario en primer lugar, ubicar al individuo, situarlo en la realidad y luego ofrecerle el control de su propia salud como derecho, porque, incluirlo en el control de los programas, que no pertenecen a los organismos de Salud Pública, sino a la población[23], sin las herramientas necesarias, es no dar respuestas al compromiso ético del ciudadano como actor de su propia salud. El logro de las políticas sanitarias, se orienta en la representación de la población en individuos con los recursos y la capacidad de modificar de hecho las condiciones de la “comunidad”, ubicando a los profesionales de la salud en el rol de ser intermediarios entre los organismos gubernamentales y la población.
La participación activa de toda la comunidad permite la definición de los problemas, la toma de decisiones y las actividades encaminadas hacia la Promoción de la salud para todos y a todos, aspecto fundamental para que desde lo individual y familiar se asuma la responsabilidad del control de la Salud[24]. El crecimiento comunitario es la espina dorsal de la promoción de la salud en la comunidad. La participación de los habitantes permiten esclarecer los aspectos que necesitan tanto el apoyo del estado como los programas necesarios.
Es importante brindar herramientas para potenciar que las comunidades tomen el control de su propia salud y el control sobre las programas induciendo a las estrategias de Municipios Saludables de la OMS como una manifestación visible de la participación democrática en la práctica real de la salud[25].
La sensibilidad moral y la reflexión ética deberían ser una parte integrante del proceso de desarrollo científico y tecnológico donde la bioética debería desempeñar un rol predominante en las decisiones que se tomarán ante los problemas que surgen frente al desarrollo industrial.
Considerando que todos los seres humanos, sin distinción alguna deberían estar amparados por las normas éticas frente a la investigación en medicina y las ciencias de la vida. Destacando la protección y la evaluación de las situaciones de inequidad y violencia contra los grupos más débiles, como los niños, los ancianos y lo enfermos. Es muy importante promover un acceso equitativo a los adelantos tecnológicos de la ciencia y la medicina, salvaguardando y promoviendo los intereses de las generaciones futuras.
El desarrollo de la ciencia debería darse de la mano de una bioética cotidiana, basando su operar en la defensa efectiva de los derechos humanos y la lucha contra la exclusión. La UNESCO, intenta desempeñar sus funciones en la definición de los principios universales basados en valores éticos comunes que orientan el progreso de la ciencia y el desarrollo tecnológico y la transformación social, a fin de determinar los desafíos que surgen en el ámbito, teniendo en cuenta el bienestar de las generaciones futuras.
Otras voces[editar | editar código]
Notas[editar | editar código]
- ↑ 1,0 1,1 Tarlov A. (1996). «Social determinants of health: the sociobiological translation.». In Health and social organization: towards a health policy for the twenty-first century London (71-93).
- ↑ D. Nutbeam (1998). «Health promotion glossary» (en world Health Organization). Geneva.
- ↑ 3,0 3,1 Biblo (26-03-2010). «Factores determinantes de la salud».
- ↑ Villar Aguirre, Manuel (oct/dic 2011). «Factores determinantes de la salud: Importancia de la prevención». Acta Médica Peruana 28 (4). Consultado el 10 enero 2020.
- ↑ «Declaración del Alma Ata».
- ↑ OMS (21 de noviembre de 1986). «Carta de Ottawa para la Promoción de la Salud».
- ↑ 7,0 7,1 7,2 «Declaración de Yakarta sobre la Promoción de la Salud en el Siglo XXI».
- ↑ «Recomendaciones de Adelaida».
- ↑ 9,0 9,1 9,2 9,3 «Conferencias Mundiales de Promoción de la Salud: desde Ottawa hasta Helsinki». 29/07/2013. Consultado el 14 de enero 2020.
- ↑ «Declaración de Sunsvall sobre los ambientes favorables a la salud, 9-15 de junio de 1991, Sundsvall Suecia».
- ↑ «Declaración de Yakarta sobre la Promoción de la Salud en el Siglo XXI».
- ↑ «Quinta Conferencia Mundial de Promoción de la Salud. Promoción de la salud: hacia una mayor equidad. Ciudad de México, 5-9 de junio de 2000».
- ↑ «Carta de Bangkok para la promoción de la salud en un mundo globalizado».
- ↑ Organización Mundial de la Salud, ed. (2008). «Determinantes sociales de la salud».
- ↑ «Llamada a la acción de Nairobi para crear la brecha de implementación en promoción de la saludo».
- ↑ «Declaración de Helsinki sobre Salud en Todas las Políticas».
- ↑ «Promover la Salud en los Objetivos de Desarrollo Sostenible para disponer y elegir la opción más saludable: “Salud para todos y todos para la Salud”».
- ↑ Lalonde, M. and see also, HL Laframboise, (1974). «A New Perspective on the Health of Canadians.». A New Perspective on the Health of Canadians (Ot-tawa: Government of Canada, 1974). and "Health Policy. Breaking It Down into More Manageable Segments,” Canadian Medical Association Journal, 108, 388.
- ↑ Dahlgren, G., & Whitehead, M. (1991). «The main determinants of health, model, version accessible.». European strategies for tackling social inequities in health: Levelling up Part, 2.
- ↑ 20,0 20,1 20,2 20,3 20,4 Jeanette Vega, Orielle Solar, Alec Irwin. Equipo de Equidad en Salud de la Organización Mundial de la Salud. «Equidad y determinantes sociales de la salud: conceptos básicos, mecanismos de producción y alternativas para la acción».
- ↑ Basado en: Mackenbach J, Bakker M. Reducing Inequalities in Health, a European Perspective 2002; Stronks K. Generating Evidence on Interventions to Reduce Inequalities in Health: The Dutch Case. Scand J Public Health 30 Suppl 59; Evans T, Whitehead M, Diderischsen F, Bhuiya A, Wirth M. Challenging Inequities in Health from Ethics to Action, Oxford University Press, 2001
- ↑ Mackenbach J, Gunning-Schepers L J. How should interventions to reduce inequalities in health be evaluated? Journal of Epidemiology and communities Health; 51:359- 364, 1997.
- ↑ Kickbusch I. «Promoción de la salud: una perspectiva mundial.». En: Promoción de la Salud: una antología. Washington, D.C.: OPS. Publicación Científica No. 557; 1996: 15-24.
- ↑ Ponto, L. et alii (2010). Fundamentación de la bioética : Factores determinantes de la salud.
- ↑ Parenti F. «Derechos Humanos: Una mirada desde la Universidad.». Los derechos Humanos y la Bioética. Rosario .Argentina. Edit.UNR; 2006:116.