Cuidados paliativos
Introducción[editar | editar código]
“Las respuestas nacen desde la ciencia y la experiencia, de quien pretende seguir aprendiendo para ayudar a dar vida a esos días de dolor y sufrimiento para el enfermo, su familia y a nosotros como sanitarios” Manuel J. Mejias E [1]

Atención o Cuidados paliativos, también llamados cuidados al final de la vida es una especialidad multidisciplinar de la medicina que se centra en prevenir y aliviar el sufrimiento, así como optimizar la calidad de vida. Se basa en unos principios fundamentales: tratamiento de los síntomas, implementación de planes de cuidados según las preferencias y los valores del paciente, comunicación eficaz, soporte psicosocial y espiritual, apoyo al paciente y a sus cuidadores y coordinación entre los niveles de atención[3]
La Medicina paliativa es el modo más digno de tratar al enfermo terminal. Tan antiético es provocar la muerte con la eutanasia como ocasionar sufrimientos inútiles con el ensañamiento terapéutico, por lo que la medicina paliativa necesita grandes dosis de ciencia y humanidad[4]. Debe ser considerada como “derecho mínimo” fundamental, que consiste en el seguimiento más estrecho del paciente y su familia, identificar factores que modifican, modulan cualquier síntoma como el dolor, y que sin la presencia en sus hogares sería imposible de reconocer [1]
Todos estos principios enfocados hacia los pacientes con enfermedad avanzada.
Estos cuidados ni aceleran ni detienen el proceso de morir. No prolongan la vida y tampoco aceleran la muerte. Solo intentan estar presentes y aportar conocimientos especializados de cuidados médicos y psicológicos, el soporte emocional y espiritual durante la fase terminal que incluye el hogar, la familia y los amigos; y luego la atención posterior al fallecimiento, que es fundamental[5].
“Objetivo fundamental el alivio del sufrimiento y el acompañamiento de todas las personas con enfermedades avanzadas”
Aplicación de los cuidados paliativos[editar | editar código]
Con los cuidados paliativos se busca preservar la mayor calidad de vida posible hasta el final sin acelerar ni retrasar la muerte. Son el enfoque que mejora la calidad de vida de los pacientes y de sus familiares, afrontando los problemas relacionados a una enfermedad mortal, a través la prevención y alivio del sufrimiento, por medio de la identificación precoz, la valoración y aplicación del tratamiento adecuado para el dolor y otros problemas físicos, psíquicos, sociales y espirituales.
La atención o cuidados paliativos siempre serán necesarios desde el primer momento que se diagnostica la enfermedad, hasta el momento de la muerte y en el duelo. Deberían estar presentes en todas las fases. Para su correcta aplicación y atención es necesario seguir unos criterios, para evaluar de una manera objetiva cuando se vuelve necesaria su aplicación.

Criterios para la valoración por cuidados paliativos[editar | editar código]
Afección o enfermedad que amenaza o limita potencialmente la vida.
Criterios mayores[editar | editar código]
- Impresión subjetiva: puede fallecer en los próximos 12 meses
- Ingresos previos frecuentes: varios en los últimos meses
- Ingreso por síntomas físicos o psicológicos de difícil control
- Necesidad de cuidados complejos: dependencia funcional, nutrición artificial
- Deterioro funcional: intolerancia alimentaria, pérdida de peso
Criterios menores[editar | editar código]
- Ingreso desde un centro o institución.
- Paciente anciano, con deterioro cognitivo.
- Cáncer metastásico o localmente avanzado.
- Oxigenoterapia domiciliaria.
- Cardiopatía.
- Soporte social inadecuado.
- No existen voluntades anticipadas[3].
Enfermedades que necesitan de Cuidados paliativos[editar | editar código]
No es fácil determinar que enfermedades necesitan cuidados paliativos, en la actualidad se basa su determinación en la lista de McNamara, recomendaciones de la National Hospice Organization (NHO) 1996 y el instrumento NECPAL CCOMS-ICO incluyendo las siguientes enfermedades:
- Cáncer
- Enfermedad cardíaca crónica avanzada.
- Insuficiencia renal crónica avanzada.
- Insuficiencia Hepática avanzada (cirrosis hepática).
- Enfermedad pulmonar avanzada.
- Enfermedades neurológicas crónicas.
- Enfermedad cerebrovascular crónica avanzada.
- Enfermedad de la neurona motora.
- Tipo Esclerosis lateral miotrófica.
- Demencia.
- Enfermedad Parkinson avanzada.
- Enfermedad de Huntington avanzada.
- Enfermedad Alzheimer avanzada.
- Estados vegetativos persistentes.
- Pacientes geriátricos con enfermedad avanzada.
- Sida avanzado[1].
Características del paciente al final de la vida[editar | editar código]
La mayoría de los pacientes, independientemente de la enfermedad que padezca, se caracteriza por presentar las siguientes características, muy comunes:
- Síntomas no controlados.
- Malestar moderado a intenso relacionado con su diagnóstico y tratamiento.
- Condiciones físicas y psicosociales graves y co-mórbidas.
- Esperanza de vida menor a 6 meses.
- Preocupación sobre el curso de su enfermedad, sus opciones de tratamiento o ambas cosas[3].
A estas características se le unen las específicas de cada localización de la enfermedad.
Necesidades del paciente al final de la vida[editar | editar código]
Ambos, el dúo inseparable de paciente y familia, o el trío porque se quiera o no el personal sanitario, está involucrado en esta situación, presentan una serie de diversidades físicas, emocionales, sociales y espirituales.

Lo ideal es ofrecerles, de cualquier manera:
- Soporte práctico: conocimiento personal de cómo la enfermedad afecta a la vida diaria y como puede superarlo
- Soporte emocional: sistemático y reglado a ambos
- Atención integral
- Hacer partícipe al paciente en la decisión de su tratamiento
- Proximidad al domicilio: que los servicios están cercanos sin que ello implique una pérdida de calidad en los mismos
- Menos tiempo de espera entre el diagnóstico e inicio del tratamiento
- Seguimiento centrado y planificado
- Continuidad de los cuidados, buena coordinación entre los niveles, personal competente y especializado
- Servicio de hostelería adecuado, comidas saludables, fácil acceso a los servicios, ausencia de barreras arquitectónicas, entradas sencillas a los baños, limpieza adecuada y ambiente agradable
- Atención a las necesidades sociales y espirituales[3].
Parecen cosas muy básicas, pero que a veces sin darse cuenta se descuidan y, estas medidas ayudan a la atención con dignidad y respeto a la persona que lo necesita, y así mejorar dentro de lo posible la calidad de vida, en sus últimos días.
Pasos para la atención paliativa[editar | editar código]
6 pasos para una atención paliativa según el instrumento NECPAL-CCOMS-ICO
- Identificar necesidades multidimensionales
- Practicar un modelo de atención impecable
- Elaborar un Plan terapéutico multidimensional y sistemático
- Identificar valores y preferencias del enfermo: Ética clínica y planificación de decisiones anticipadas (Advance Care Planning)
- Involucrar a la familia y al cuidador principal
- Realizar gestión de casos, seguimiento, atenciones continuada y urgente, coordinación y acciones integradas de servicios.[1]
Otras acciones a tener en cuenta[editar | editar código]
Musicoterapia[editar | editar código]
Es un tema que aún se encuentra en estudio, evaluando los pro y los contra, sin embargo el grupo SECPAL, realizó una publicación reciente donde apoyan que en cuidados paliativos, la Musicoterapía, permite al enfermo conectar con sus emociones y disminuir el dolor, aceptada como terapia no farmacológica proporciona un soporte emocional y un espacio donde pueden expresarse y dar significado a su biografía[7].
Acompañamiento espiritual[editar | editar código]

El acompañamiento espiritual independientemente de la religión que profese o en el supremo que crea, le permite al paciente, como describen también el grupo SECPAL, reconocer, acoger y dar espacio al diálogo interior de aquel que sufre, para que él mismo pueda dar voz a sus preguntas y dar vida a sus respuestas. Es decir, ayudar a la persona a despertar o a sacar a la luz el anhelo, la búsqueda interior que toda persona puede tener[5].
Hay que despertar en el enfermo los siguientes ingredientes, que son esenciales para el abrir su alma o en su interior y finalmente sentirse mejor consigo mismo, con la situación y con lo que lo rodea, estos ingredientes serian: confianza, presencia y atención activa, escucha activa, compasión, historia personal, colectiva o comunitaria, hospitalidad o acogida, apoderarse del miedo y procurar crear un “lugar existencial, trascendental, de integración, de vivencia espiritual profunda y de iluminación”[8].
Cuidados paliativos en el mundo (historias reales)[editar | editar código]
Mediterráneo Oriental[editar | editar código]
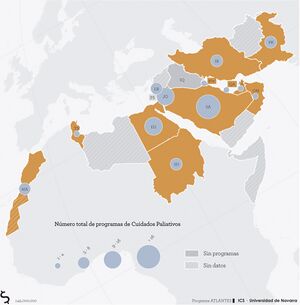
Líbano: tiene un centro pionero para dar el mejor cuidado ante la enfermedad avanzada.
En 2010 se fundó Balsam, el Centro de Cuidados Paliativos del Líbano, una ONG financiada con donaciones privadas, comenzó con la iniciativa del Dr. Hibah Osman, ya que en aquel momento, el sistema de salud libanés no disponía de una estructura para proporcionar este tipo de cuidados. Fue una iniciativa pionera en el país y permitió que cada vez más pacientes pudieran recibir a domicilio los mejores cuidados: en un solo año, de 2014 a 2015, pasaron de 98 a 215.
«Resulta inaceptable que tantas personas sufran cuando su fuente de dolor puede aliviarse fácilmente», recalca el Dr. Hibah Osman.
La clínica, funciona principalmente a través de las enfermeras bajo la supervisión de los doctores. Ellas deciden a quiénes van a tratar, entre las solicitudes que reciben, en función del grado de la patología y de la capacidad del centro en ese momento. También establecen de forma individual una relación directa con el paciente y su familia,
«Que ayuda a desarrollar una relación cercana y basada en la confianza», apostilla.[9]
Latinoamérica[editar | editar código]
El Salvador: el componente humano marca la diferencia cuando los recursos no abundan.
El Dr. Mario López Saca es capaz de implementar cuidados paliativos en el Hospital Profamilia, un centro público donde coordina esta especialidad médica. Debido a la precariedad de la situación, en ocasiones no disponen de medicamentos, pero, a pesar de ello y con el objetivo de que la eutanasia no dominara el panorama al final de la vida, se creó junto con otros médicos la Fundación Paliamed, que ofrece atención clínica, educación e investigación de esta rama de la medicina. El primer proyecto de la entidad es un centro de cuidados paliativos que comenzó su andadura en septiembre de 2019. Inicialmente cuenta con seis habitaciones, una de ellas disponible de forma gratuita para personas sin recursos. El objetivo es llegar a treinta, de las que un 20 por ciento quieren destinar a quienes no pueden asumir el coste.
Esta iniciativa es un paso más en El Salvador, que en seis años ha avanzado considerablemente en este campo. «Ya hay diecinueve unidades de cuidados paliativos en los hospitales públicos. Y eso ha surgido por el impulso legislativo que hemos dado con la Asociación de Cuidados Paliativos», reconoce el Dr. Mario. Otro aspecto fundamental es seguir apostando por la educación: en 2013 lograron que uno de los centros académicos más prestigiosos de El Salvador, la Universidad José Matías Delgado, ofreciera una asignatura en la carrera de Medicina, que imparte él.[9]
Europa[editar | editar código]
España: una vida plena para los niños con dolencias incurables.
A pesar de los avances de la medicina, que han permitido disminuir las tasas de mortalidad infantil, unos 3.000 pequeños fallecen en España cada año. De ellos, más de 1.300 necesitan cuidados paliativos —en torno a 140.000 en toda Europa—, pero aproximadamente el 85 por ciento aún no los reciben.[9]
Ricardo Martino, coordinador de la Unidad de Cuidados Paliativos Pediátricos del Hospital Infantil Universitario Niño Jesús (Madrid). Agradece a los progresos médicos y a los nuevos tratamientos disponibles en el sistema sanitario español, muchos niños con dolencias incurables viven más y en mejores condiciones. Aunque todavía las personas no se encuentran muy abiertas hablar del tema y sigue siendo difícil para los padres.
En España hay ocho programas de cuidados paliativos pediátricos domiciliarios y dos hospitalarios. ¿Qué se necesita para que lleguen a todos?
- Primero tienen que caer las barreras entre los profesionales sanitarios. Por ejemplo, los paliativos son bastante desconocidos en el ámbito de la pediatría.
- Segundo, se debe empezar a reconocer en España y Europa que hay niños que mueren; de lo contrario, no se podrían ayudar.[9]
Norteamérica[editar | editar código]
Canadá: una formación básica que cambia el final de muchas vidas.

Los paliativos se han desarrollado mucho en Canadá a lo largo de las últimas décadas, incluyendo los servicios clínicos, la investigación y la educación. No obstante, el país norteamericano no dispone de un sistema sanitario único y homogéneo y que cada una de las trece provincias administra esta competencia de manera independiente, por lo que mientras en la mayoría hay centros o unidades especializadas excelentes, en otras hay lagunas significativas.
Los cuidados paliativos son un problema de todos, no solo de los equipos especializados. Por eso, en Pallium trabajan para poner en marcha programas de comunidad compasiva en todo el territorio, que se centran en el trabajo de voluntarios.
En Canadá hay una extensísima cultura solidaria y los ciudadanos están acostumbrados a implicarse en actividades de este tipo desde el colegio.
África[editar | editar código]
Uganda: el cuidado a domicilio empobrece a las familias.
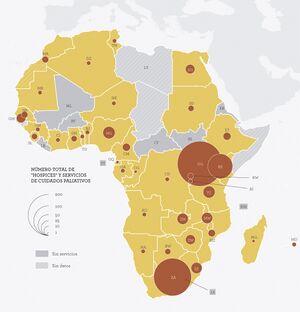
El gran problema en este continente es que el peso de la atención a los enfermos, recae fundamentalmente en las familias, la mayoría sin recursos y sin acceso a servicios básicos como agua potable. Pero esta carga inevitablemente aumenta la pobreza. Implica que uno de los miembros se queda en casa para centrarse en el cuidado y, por tanto, no va a trabajar. Incluso, en numerosos casos son los niños los que tienen que abandonar el colegio para encargarse.[9]
La Asociación que maneja el Dr. Emmanuel Luyirika miembro de la Asociación de Cuidados Paliativos de África. Ha desarrollado un trabajo intensivo con ministros, parlamentarios y directores de departamentos en Sudáfrica, Uganda y Ruanda, y recientemente han interactuado con la Asamblea legislativa de África oriental, que reúne a esos dos últimos países y a Sudán del Sur, Kenia, Tanzania y Burundi. También ha conseguido compromisos concretos por parte de los ministerios de Salud de Togo, Liberia y Gambia.
En Uganda aún queda un largo camino para mejorar la cobertura, pero se avanzando para la producción propia de morfina.[9]
Cuidados paliativos y medicina[editar | editar código]
Revisando la historia de los primeros Hospicius, es importante señalarlo ya que ellos acogían por caridad a los enfermos terminales, que no serían recibidos en los centros de salud, ya que con ellos no había más nada que hacer, los recibían y los atendían por caridad.
Hoy en día, en muchos países esto ha ido cambiando y en la actualidad muchos de ellos ya tienen incluido en su sistema de salud y, como subespecialidad la aplicación de los cuidados paliativos, aunque el 100% de la población no tenga aun acceso a ellos.
Todo esto lleva a pensar y a considerar, a veces se pierde de vista lo que significa estar enfermo, o se piensa que esa persona es desafortunada por padecer, esta idea se debe cambiar, y se debe aprender y comprender, que los más débiles, en este caso en particular los enfermos, también son importantes. Pero como señala G. Hernández, "a pesar de dos milenios de cristianismo, el respeto a los débiles sigue encontrando resistencia en el interior de cada uno de nosotros y en el seno de la sociedad"[4].
En el ámbito médico también se debe cambiar esta manera de pensar. Los médicos no solo están para curar enfermedades terminales, se sabe que en un porcentaje muy alto esto no es posible, y no porque no existan conocimientos, o no sean buenos profesionales, pero aun en esos casos se debe si es posible, no solo aliviar los sufrimientos y consolar, sino restaurar lo más que se pueda a un nivel alto, casi completo, la calidad de vida.
El médico debe interiorizar el fundamental y primer deber ético que tiene con respecto al paciente, el respeto a la vida, y con mayor intensidad el respeto a la vida debilitada. En todos los campos de la medicina, el respeto a la vida va muy de la mano, inseparablemente con aceptar la debilidad del ser humano, la fragilidad propia del hombre y lo ineludible de la muerte. Cuando ya no se puede curar: “El médico no tiene que vérselas con los sanos y fuertes sino con los enfermos y débiles, con gente que pierde su vigor físico, sus facultades mentales; la vida, en definitiva”[4].
“Se trata de vivir y hacerlo bien a lo largo de la enfermedad avanzada y hasta el final de la Vida, y aprovechar al máximo los momentos...” Carole Robinson[10]
“Que alegría vivir sintiéndose vivido, saber que otro ser fuera de mí, me está viviendo” Pedro Salinas
Opinión de la iglesia católica ante los Cuidados paliativos[editar | editar código]
La continuidad de la asistencia forma parte el constante deber de comprender las necesidades del enfermo:
- Necesidad de asistencia.
- Alivio del dolor.
- Necesidades emotivas.
- Afectivas.
- Espirituales.

Como se ha demostrado por la más amplia experiencia clínica, la medicina paliativa constituye un instrumento precioso e irrenunciable para acompañar al paciente en las fases más dolorosas, penosas, crónicas y terminales de la enfermedad. Los así llamados cuidados paliativos son la expresión más auténtica de la acción humana y cristiana del cuidado, el símbolo tangible del compasivo “estar” junto al que sufre. Estos tienen como objetivo "aliviar los sufrimientos en la fase final de la enfermedad y de asegurar al mismo paciente un adecuado acompañamiento humano"[11] digno, mejorándole – en la medida de lo posible – la calidad de vida y el completo bienestar. La experiencia enseña que la aplicación de los cuidados paliativos disminuye drásticamente el número de personas que piden la eutanasia. Por este motivo, parece útil un compromiso decidido, según las posibilidades económicas, para llevar estos cuidados a quienes tengan necesidad, para aplicarlos no solo en las fases terminales de la vida, sino como perspectiva integral de cuidado en relación a cualquier patología crónica y/o degenerativa, que pueda tener un pronóstico complejo, doloroso e infausto para el paciente y para su familia.[12]
La asistencia espiritual al enfermo, y a sus familiares, forma parte de los cuidados paliativos. Esta infunde confianza y esperanza en Dios al moribundo y a los familiares, ayudándoles a aceptar la muerte del pariente. Es una contribución esencial que compete a los agentes de pastoral y a toda la comunidad cristiana, con el ejemplo del Buen Samaritano, para que al rechazo le siga la aceptación, y sobre la angustia prevalezca la esperanza[13]. Sobre todo cuando el sufrimiento se prolonga por la degeneración de la patología, al aproximarse el final. En esta fase, la prescripción de una terapia analgésica eficaz permite al paciente afrontar la enfermedad y la muerte sin miedo a un dolor insoportable. Este remedio estará asociado, necesariamente, a un apoyo fraternal que pueda vencer la sensación de soledad del paciente causada, con frecuencia, por no sentirse suficientemente acompañado y comprendido en su difícil situación.
“El vino de la esperanza” es la contribución específica de la fe cristiana en el cuidado del enfermo y hace referencia al modo como Dios vence el mal en el mundo. En el sufrimiento el hombre debe poder experimentar una solidaridad y un amor que asume el sufrimiento ofreciendo un sentido a la vida, que se extiende más allá de la muerte. Todo esto posee una gran relevancia social:
"Una sociedad que no logra aceptar a los que sufren y no es capaz de contribuir mediante la compasión a que el sufrimiento sea compartido y sobrellevado, también interiormente, es una sociedad cruel e inhumana"[14]
Otras voces[editar | editar código]
Referencias[editar | editar código]
- ↑ 1,0 1,1 1,2 1,3 Mejías Estévez, Manuel J (2017). Guía práctica de manejo domiciliario de dolor y otros síntomas (2 edición).
- ↑ 2,0 2,1 2,2 2,3 Oficina de prensa de la Santa Sede (22 de septiembre de 2020). Bollettino Carta Samaritanus bonus de la Congregación para la Doctrina de la Fe sobre el cuidado de las personas en las fases críticas y terminales de la vida. Roma: Vaticana.
- ↑ 3,0 3,1 3,2 3,3 Beato Zambrano, C.; Pérez Altozano, G. (2018). «109». Ginecología Oncológica. Cuidados al final de la Vida. Manual práctico.
- ↑ 4,0 4,1 4,2 Herranz, Gonzalo (1-octubre-2008). «Cuando ya no se puede curar». Aceprensa. Consultado el 12 de abril de 2019.
- ↑ 5,0 5,1 SECPAL. «Historia de los Cuidados Paliativos». Consultado el 12/04/2019.
- ↑ Santo Padre Francisco (19 de marzo de 2016). AMORIS LAETITIA, Sobre el Amor en la Familia. Roma: Vaticana. Consultado el 27 de octubre de 2020.
- ↑ SECPAL (2019). «Salud a diario». Dossier de Prensa.
- ↑ Barbero Gutiérrez, Javier; Esperón Rodriguez, Irene (noviembre 2014). «Las actitudes como herramientas claves para el acompañamiento». Benito E., Barber J., Dones M., E., ed. Espiritualidad en Clínica. Una Propuesta de Evaluación y acompañamiento Espiritual en Cuidados Paliativos (Monografías Secpal) (6): 111. Consultado el 12/04/2019.
- ↑ 9,0 9,1 9,2 9,3 9,4 9,5 9,6 9,7 9,8 Solana, Isabel (Febrero - abril 2020). «Cuidados paliativos: una medicina que sana cuando no se puede curar». Universidad de Navarra (705). Consultado el 20 de enero de 2022.
- ↑ Gallardo Ponce, Isabel (04/04/2019). «Guía para la toma de decisiones del cuidador familiar». Diario Médico. Consultado el 12/04/2019.
- ↑ Encuentro Con Los Participantes En La Plenaria De La Pontificia Academia Para La Vida (28 de febrero de 2020). Discurso Preparado Por El Santo Padre Francisco, Leído Por S. E. Mons. Vicenzo Paglia, Presidente De La Academia. Roma: Vaticana. Consultado el 27 de octubre de 2020.
- ↑ Padre Francisco (5 de marzo de 2015). Discurso Preparado Por El Santo Padre Francisco, Leído Por S. E. Mons. Vicenzo Paglia, Presidente De La Academia. Roma: Vaticana. Consultado el 27 de octubre de 2020.
- ↑ Pontificio Consejo para la Pastoral de los Agentes Sanitarios (1995). Carta De Los Agentes Sanitarios. Ciudad del Vaticano: Vaticana. Consultado el 27 de octubre de 2020.
- ↑ Benedicto XVI (30 de noviembre de 2007). SPE SALVI, La Esperanza Cristiana. Roma: Vaticana. Consultado el 27 de octubre de 2020.